Энциклопедия физического развития ребенка
СЕМИОТИКА ПОРАЖЕНИЙ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
СЕМИОТИКА НАРУШЕНИЙ СЕРДЕЧНОГО РИТМА. Аритмии — это любой сердечный ритм, отличающийся от нормального синусового ритма изменениями частоты, регулярности, источника возбуждения сердца, нарушением проводимости. Аритмии разнообразны по происхождению, механизму развития, встречаются во всех возрастных группах, что во многом определяет трудности диагностики и лечебной тактики.
Все причины нарушения ритма и проводимости можно разделить на кардиальные, экстракардиальные и сочетанные. К кардиальным причинам относятся органические заболевания сердца (кардиты, кардиомиопатии, кардиомиодистрофии, врожденные и приобретенные пороки сердца); к экстракардиальным — нарушения иннервации сердца при повреждении ЦНС и вегетативной нервной системы, наследственно детерминированная неполноценность вегетативной регуляции, гуморальное воздействие, психогенные расстройства; к сочетанным — поражение миокарда и возникновение импульсов, идущих к ЦНС из зоны поражения. К возникновению аритмий приводит нарушение условий формирования возбуждения и его проведения в сердце.
Современная классификация механизмов аритмий предусматривает выделение аритмий, связанных с нарушением процессов образования импульсов, проведения возбуждения, и комбинированных аритмий.
Аритмии, вызванные нарушением образования импульсов. Наиболее часто встречающимся нарушением ритма, связанным с нарушением образования импульса, является экстрасистолия — преждевременное сокращение всего сердца или какого-нибудь его отдела по отношению к основному водителю ритма.
Экстрасистолы могут быть синусовыми, предсердными, из АВ-соединения и желудочковыми. Анализ различных характеристик экстрасистолического комплекса позволяет разграничить экстрасистолы по топике. Значительно измененный — расширенный и деформированный — комплекс QRS позволяет диагностировать желудочковую экстрасистолу.
Для желудочковых экстрасистол характерны следующие признаки:
1) широкий, необычной конфигурации комплекс QRS, появляющийся раньше очередного сокращения желудочков;
2) электрические оси комплекса QRS и зубца Т могут быть противоположно направленными;
3) обычно отмечается полная компенсаторная пауза.
Если комплекс QRS не изменен, ставится диагноз суправен-трикулярной экстрасистолы. При расположении измененного (деформация или отрицательная инверсия) зубца Р перед комплексом QRS экстрасистолы, укорочении интервала Р— Q (P—R) ставится диагноз предсердной экстрасистолы. Комплекс QRS может быть нормальным или аберрантным. Интервал между предсердной экстрасистолой и следующим обычным сокращением длиннее, чем интервал между сокращениями при синусовом ритме, почти в два раза, то есть появляется неполная компенсаторная пауза. В редких случаях при позднем появлении предсердной экстрасистолы блокируется выход импульса из синусно-предсердного узла, что сопровождается появлением полной компенсаторной паузы. При отсутствии зубца Рили его расположении вслед за комплексом QRS ставится диагноз атриовентрикулярной экстрасистолы.
ЭКГ при нарушении возбудимости:
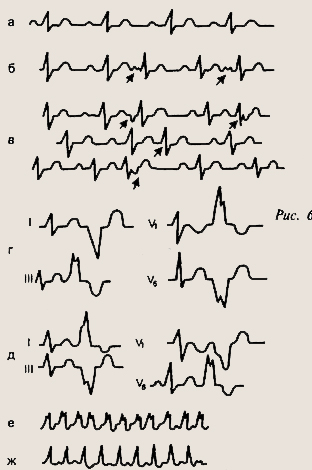
а — синусовая аритмия;
б — предсердная экстрасистола;
в —- экстрасистолы из области атриовентрику-лярного соединения;
г — левожелудочковая экстрасистола;
д — правожелудочковая экстрасистола;
е — желудочковая форма пароксизмальной тахикардии;
ж — наджелудочковая форма пароксизмальной тахикардии
По времени возникновения по отношению к следующему нормальному сокращению выделяются экстрасистолы сверхранние (возникают на восходящем колене зубца Г предшествующего синусового сокращения), ранние (на нисходящем колене зубца Т или сразу за ним), средние или обычные (начинаются спустя 2—3 с после зубца 7) и поздние (перед предполагаемым зубцом Р следующего обычного сокращения).
Экстрасистолы могут быть одиночными, групповыми, возникать в определенном ритме — аллоритмия. По частоте они делятся на редкие (до 5 экстрасистол в 1 мин) и частые (более 5 в 1 мин). Система Лауна предполагает выделение 5 градаций (классов) экстрасистол:
1) монотонные редкие (менее 30 в 1 ч);
2) монотонные частые (более 30 в 1 ч);
3) политопные;
4) групповые (4а—парные, 46—групповые: короткие эпизоды пароксизмальной желудочковой тахикардии);
5) сверхранние и ранние (R на Т, когда R экстрасистолы наслаивается на Т нормального комплекса).
Опасностью экстрасистол возрастает с увеличением уровня градации. Экстрасистолы высоких градаций практически всегда органические. После экстрасистол в одном или двух обычных синусовых сокращениях могут возникать инверсия зубца Ти смещение сегмента 5Твниз от изолинии — так называемый постэкстрасистолический синдром. Важно различать монотонные и политопные (из разных эктопических очагов) экстрасистолы. Надежным способом является измерение интервалов сцепления в экстрасистолах (расстояние от зубца Р нормального комплекса до Р экстрасистолы предсердной или от начала комплекса QRS до QRS экстрасистолы желудочковой или атриовентрику-лярной), которые при политопных экстрасистолах будут различны по величине.
Экстрасистолы могут возникать у практически здоровых детей (предсердные экстрасистолы у 0,7 %), у больных с хроническими очагами инфекции, при вегетативной дисфункции, у детей с поражениями миокарда, при наличии добавочных пучков проводниковой системы (синдромы предвозбуждения желудочков).
Пароксизмальная тахикардия (П Т) инепароксизмальная тахикардия (Н Т)являются наиболее частыми видами тахиаритмий у детей, требующими лечения или оказания неотложной помощи. Эти нарушения отличаются механизмами возникновения, началом и продолжительностью.
ПТ внезапно начинается после экстрасистолы или в результате синдромов предвозбуждения, приступ длится несколько секунд, минут или затягивается на 2—3 ч, прекращается также внезапно с компенсаторной паузой. Число сердечных сокращений обычно превышает возрастную норму в два раза. Выделяются суправентрикулярная (предсердная и атриовентрикулярная) и желудочковая формы пароксизмальной тахикардии.
Основные признаки суправентрикулярной пароксизмальной тахикардии:
1) быстрый (200—300 уд/мин) постоянный ритм; более высокая частота сердечных сокращений наблюдается у детей грудного возраста;
2) зубец Р может появляться до или после комплекса 0Л5в зависимости от последовательности возбуждения желудочков и предсердия, он часто сливается с зубцом Т и не определяется;
3) комплекс QRS может оставаться неизмененным или быть расширенным вследствие аберрантного проведения или блокады правой ножки пучка Гиса;
4) могут присутствовать признаки застойной сердечной недостаточности и даже явная острая циркуляторная недостаточность, в частности у детей грудного возраста.
Характерные признаки пароксизмальной желудочковой тахикардии:
1) широкие, необычной конфигурации комплексы, как в случае желудочковых экстрасистол;
2) высокая частота сердцебиений, удетей обычно 200—250 уд/мин;
3) зубцы обычно не наблюдаются.
НТ возникает в результате активности гетерогенных очагов автоматизма. Начало медленное, с «разогрева», в конце приступа нет компенсаторной паузы, приступ затягивается на длительное время, число сердечных сокращений до 150—160 уд/мин. При затяжных приступах тахикардии возможно развитие сердечной недостаточности. Уточнение диагноза и определение формы тахикардии проводится на основании ЭКГ-исследования.
Мерцательная аритмия. У детей чаще встречается трепетание предсердий (число предсердных сокращений до 300 в 1 мин). В основе заболевания лежат органические изменения в миокарде в сочетании с вегетативной дисфункцией. При мерцании предсердий систола предсердий заменяется сокращением отдельных волокон (свыше 300 сокращений в 1 мин). Различаются брадиаритмическая (число желудочковых сокращений не превышает 60—80 уд/мин) и тахиаритмическая (число желудочковых сокращений более 100 уд/мин) формы. Прогноз зависит от степени миокардиальной недостаточности.
При решении вопроса об этиологической дифференциальной диагностике пароксизмальных нарушений ритма следует иметь в виду, что суправентрикулярные формы пароксизмальной тахикардии могут быть как органической, так и функциональной природы. Желудочковая ПТ, фибрилляция и трепетание предсердий практически всегда имеют органическую природу. Пароксизмальные нарушения ритма нередко служат проявлением двух синдромов: преждевременного возбуждения желудочков и слабости синусного узла.
Синдром преждевременного возбуждения желудочков возникает в результате того, что синусовый импульс активизирует часть миокарда желудочков не обычным путем, а по более коротким дополнительным проводниковым трактам. Доказано наличие добавочных атриовентрикулярных пучков (Кента), нодовентри-кулярных — от общего ствола пучка Гиса к межжелудочковой перегородке (Махайма), пучка Джеймса, соединяющего предсердия с дистальной частью АВ-узла или пучком Гиса. Преждевременная активация части миокарда желудочков по добавочным пучкам приводит к укорочению интервала Р— R, деформации начальной части комплекса QRS. Эта информация называется волной дельта (А). Она может быть положительной — располагаться на восходящей половине зубца R, высокой или едва заметной — у основания зубца R. Волна дельта может быть отрицательной — имеет вид более или менее уширенного зубца Q или утолщенного отрезка в начале нисходящей части направленного комплекса QS. У детей встречаются два типа синдромов предвозбуждения: WPW-синдром (Wolff-Parkinson-White, Вольффа-Паркинсона-Уайта) и LGL-синдром (Lown-Ganong- Leine, Лауна-Ганонга-Лейна), или CLC-синдром (Clerc—Levy— Cristesco, Клерка-Леви-Кристеско). При проведении возбуждения по добавочному пучку Махайма возникает LGL-синдром. При проведении возбуждения по другим добавочным пучкам возникает WPW-синдром.
В зависимости от того, каким путем осуществляется преждевременное возбуждение желудочков, выделяются несколько типов WPW-синдрома. Если импульс проводится по пучкам Кента, возникает типичный классический WPW-синдром, который характеризуется следующими электрокардиографическими признаками: интервал Р— R укорочен (<0,12 с), выражена волна дельта, комплекс QRS уширен. Уширение комплекса QRS компенсирует укорочение интервала Р— R, поэтому расстояние от начала зубца Р до конца R всегда менее 0,2 с. Интервал S— Т и волна Т смещены дискордантно. Если импульс распространяется по добавочному пучку Махайма, на ЭКГ регистрируется нормальный или укороченный интервал Р—R, волна дельта выражена незначительно. Импульс может распространяться одновременно по 2 пучкам: Кента и Джеймса (интервал P—R короткий, желудочковый комплекс незначительно уширен, волна дельта мало выражена), Джеймса и Махайма (интервал Р— R укорочен, волна дельта выражена незначительно).
Выделяются несколько ЭКГ-вариантов WPW-синдрома. Тип А — при этом варианте преждевременным возбуждением охватываются волокна заднебазальной части левого желудочка. Волна дельта и желудочковые комплексы положительны во всех грудных отведениях, в отведениях II, HI, aVF волна дельта отрицательна. Тип А у детей встречается редко.
Тип В — преждевременное возбуждение переднебазальной части правого желудочка. Комплекс QRS и волна дельта отрицательны в отведениях V, г (форма QS, Qs, rS), в I, II, V5_6 отведениях комплекс QRS и волна дельта положительны. При преждевременном возбуждении заднебазальной части правого желудочка регистрируется тип В WPW-синдрома, но с отрицательной волной дельта только в отведении V,. Может быть смешанный тип — АВ — с признаками обоих типов.
Тип С характеризуется отрицательной волной дельта в отведениях V5 и V6.
При типе D отрицательная волна дельта регистрируется в отведениях 1, HI, aVF, V,, V4_6. Комплексы QRS в этих отведениях имеют форму QS. У детей эти типы встречаются крайне редко.
WPW-синдром может быть постоянным, преходящим, регистрироваться только в отдельных комплексах.
При LGL-синдроме на ЭКГ регистрируются короткий интервал P—R (< 0,12 с), нормальный (без волны дельта) комплекс QRS. Периодически могут возникать приступы реципрокной АВ-тахикардии.
Аритмии, вызванные нарушением проведения возбуждения. Проведение импульса может быть прервано в любом участке проводниковой системы. В зависимости от локализации различаются синоаурикулярная, внутрипредсердная, атриовентрикулярная и внутрижелудочковая блокады.
Синоаурикулярная блокада характеризуется блокадой или замедлением проведения импульсов из синусного узла к предсердиям. На ЭКГ отмечается выпадение всех элементов (Р, QRS, Т) сердечного цикла. Интервал между сердечными сокращениями равен почти двойному расстоянию R—R, на его месте регистрируется пауза.
<<<Назад 1 2 3 4 5 6 7 Далее>>>