Дисплазия тазобедренных суставов, врожденный подвывих и врожденный вывих бедра
Эти состояния отличаются друг от друга по степени выраженности недоразвития суставных элементов и по месту расположения головки бедренной кости относительно вертлужной впадины. В любом случае сустав к моменту рождения недостаточно хорошо развит. У ребенка одного месяца достоверно определить их анатомическую и функциональную несостоятельность можно только при врожденном вывихе бедра, когда суставные поверхности полностью разобщены. В менее тяжелых случаях патология лишь предполагается, а точный диагноз устанавливается, когда ребенку исполняется 3 месяца.
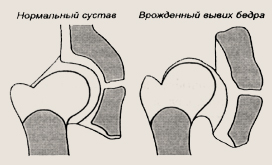
Патология развития тазобедренного сустава
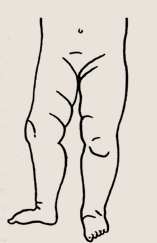
Асимметрия складок и наружная ротация правой нижней конечности в покое
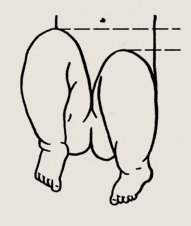
Разная длина ног у ребенка по уровню коленных суставов
У таких детей после рождения можно заметить асимметрию складок на ножках, особое значение надо придавать паховым и бедренным спереди, ягодичным и подколенным сзади. При этом складки могут различаться как по количеству, так и по выраженности. Ножка ребенка с недоразвитым тазобедренным суставом повернута кнаружи, о чем свидетельствует положение колена и стопы. Особенно хорошо это заметно, когда малыш спит, в расслабленном состоянии мышц.
В некоторых случаях отмечается незначительное укорочение одной конечности. Это связано прежде всего с неправильным положением таза и ног — так называемое «кажущееся укорочение». В последующем укорочение при вывихе увеличивается за счет смещения бедренной кости кверху от вертлужной впадины.
Отведение в тазобедренном суставе затруднено, что также является предположительным признаком, а вот щелчок при отведении служит достоверным симптомом патологии. К сожалению, у большинства больных нарушается строение и функция обоих суставов, что усложняет выявление дисплазии способом сравнения. Такой ребенок может быть обследован с помощью ультразвука, однако большое количество вариантов нормального строения тазобедренного сустава делает этот метод в настоящее время весьма ориентировочным.
При подозрении на недоразвитие суставов у ребенка рекомендуются постоянное широкое пеленание, специальная лечебная физкультура и массаж с акцентом на тазобедренные суставы. В таких случаях обязательным является повторный осмотр врачом-ортопедом, когда ребенку исполнится 3 месяца.
В этом возрасте производится рентгенологическое исследование тазобедренных суставов, и тем самым подводится итог появившимся ранее подозрениям. Обязательному обследованию подлежат девочки, родившиеся в ягодичном предлежании с отягощенным наследственным фоном, когда мать ребенка или другие дети в семье имели патологию тазобедренных суставов. В рентгенологическом обследовании также нуждаются те дети, которые имеют неврологические нарушения со стороны нижних конечностей, особенно стоп, или выраженные ортопедические дефекты ног.
Рентгенологическое исследование — наиболее информативный метод при патологии костей и суставов. Оно дает возможность оценить форму, размеры костных структур, их плотность, правильность развития и соотношения друг с другом. Доза однократного облучения сегмента тела не оказывает какого-либо вредного влияния на организм и не имеет негативных последствий в дальнейшем. Поэтому бояться данного обследования не стоит, но выполняться оно должно строго по показаниям.
Дисплазия тазобедренных суставов, подтвержденная рентгенологически, требует длительного, тщательного функционального лечения. Ребенок укладывается в подушку Фрейка, которая удерживает ноги в положении сгибания и наибольшего Подушка Фрейка разведения. Такая позиция способствует наилучшей центрации головки бедра в вертлужной впадине (при врожденном вывихе — вправлению последнего) и позволяет с течением времени доразвиться костно-хрящевым структурам.
Подушкой необходимо пользоваться большую часть суток, во время сна — обязательно. Ребенок очень быстро понимает, что без подушки лучше, поэтому надо проявить упорство, чтобы приучить к ней малыша. Первый раз подушку надевают после теплой ванны только на несколько часов, а на ночь ее снимают. На следующие сутки — оставляют и на ночной сон.
Чтобы ускорить процесс формирования суставов и избежать возможных осложнений, обязательно проводят физиотерапевтическое лечение в поликлинике: электрофорез с кальцием и фосфором на суставы, с эуфиллином или никотиновой кислотой на поясничный отдел позвоночника, а в домашних условиях — сухое тепло по 10 процедур ежемесячно на область суставов, а также хвойные или солевые ванны.
Массаж ног и спины осуществляется курсами через 1,5-2 месяца, а лечебная физкультура — постоянно, но только при дисплазии суставов или подвывихах в них. В случаях врожденного вывиха двигательная активность с использованием массажа и физкультуры возможна только через два месяца после вправления и фиксации сустава с вправленной головкой бедра в вертлужную впадину.
Ребенок должен регулярно наблюдаться врачом-ортопедом. Один этап подобного лечения составляет 3-4 месяца, а его эффективность контролируется рентгенограммой тазобедренных суставов в прямой проекции по окончании каждого этапа.
Для коррекции дисплазии обычно достаточно 1-2 этапов, при врожденном вывихе бедра ребенок может лечиться консервативно гораздо дольше, до 2-2,5-летнего возраста.
Подушка Фрейка или одна из многочисленных шин, фиксирующих ноги ребенка в положении наибольшего сгибания и разведения, может использоваться только в течение 6 месяцев — это наибольший срок. При необходимости продолжения лечения переходят к другим ортопедическим приспособлениям, которые удерживают ноги в положении умеренного отведения и поворота внутрь.
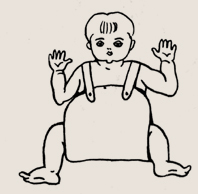
Подушка Фрейка
В большинстве случаев дисплазия и врожденный вывих бедра полностью излечиваются, но при позднем начале терапии, несоблюдении ортопедического режима, осложнениях в лечении или нарушениях обмена веществ, приводящих к замедлению развития костей, у ребенка образуется подвывих сустава, который требует хирургической коррекции.
Хирургическое лечение детей с врожденным вывихом бедра осуществляется детям старше двухлетнего возраста, а оперативные вмешательства при подвывихах — в возрасте старше 3 лет. Эти сложные травматичные операции являются единственной и последней возможностью вылечить ребенка, избавить его от инвалидности.
Окончательные результаты лечения с учетом роста и развития ребенка подводятся в 5-6 лет, то есть перед школой. При каких-либо нарушениях функции тазобедренных суставов в сочетании с разной длиной нижних конечностей осуществляется их рентгенологическое обследование. В таких случаях необходимо определить, нуждается ли ребенок в дальнейшем наблюдении и лечении, может ли он заниматься физкультурой и спортом в школе, составить определенный прогноз на будущее.
Деформации стоп
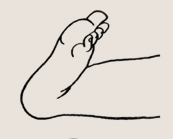
Пяточная установка стоп
Пяточная установка стоп является одной из наиболее частых и легких форм патологии у маленьких детей и возникает как следствие их особого фиксированного положения в период внутриутробного развития. При этой патологии стопы находятся в положении тыльного сгибания в голеностопных суставах, иногда в сочетании как с их приведением, так и с отведением. Такое состояние стоп выявляется уже в роддоме и к первому месяцу жизни может быть исправлено лечебной физкультурой. Для этого необходимо 2-3 раза в день производить по 15-20 разгиба-тельных упражнений. В тех случаях, когда неправильная установка сохраняется после 3 недель занятий, врач изготавливает гипсовые лонгеты — съемные шины для фиксации стоп в правильном положении. Использовать какие-либо изделия из картона, дерева или пластмассы у детей раннего возраста нежелательно.
Пяточная установка стопы
Удержание стоп при помощи гипсовой лонгеты в средней позиции, продолжение лечения физкультурой и массажем в течение ближайших педель позволяет полностью устранить порочную пяточную установку.
Неврологические отклонения со стороны нижних конечностей, связанные с родовой травмой поясничного отдела или с нарушением развития спинного мозга в пояснично-крестцовом отделе, проявляются асимметричным тонусом мышц и различными функциональными нарушениями положения стоп: они отклоняются кнаружи от средней позиции, занимают пяточное положение или обратное ему, когда стопы опущены в подошвенную сторону. Постепенно присоединяются нарушения пассивных движений в голеностопных суставах.
Пяточные стопы могут быть следствием неврологических нарушений нижних конечностей.
Такие дети тщательным образом обследуются на предмет костных деформаций позвоночника и консультируются врачом-невропатологом. При этом ортопедическое лечение должно сочетаться с неврологическим, направленным на коррекцию работы спинного мозга.
Приведенные стопы
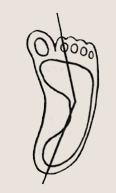
Приведенные стопы часто проявляются лишь к одному месяцу жизни, и родители узнают об этом от врача-ортопеда на первом осмотре. Суть деформации заключается в отклонении вовнутрь переднего отдела по отношению к пятке и закруглении наружного края стопы. Это отчетливо видно со стороны подошвы. Первый межпальцевэй промежуток расширен, а первый палец «смотрит» вовнутрь. Некоторые принимают данную деформацию за косолапость, но это не так, поскольку в этом случае отсутствуют нарушения соотношения костей стопы, нет ограничения подвижности в голеностопных суставах и т. д.
Приведенные стопы успешно лечатся нехирургическим способом у детей в возрасте до 3лет. Патология устраняется врачом постепенно путем ручных коррекций и фиксации несъемными гипсовыми лонгетами каждого достигнутого положения. Коррекции осуществляются один раз в неделю. На исправление деформации уходит от нескольких недель до нескольких месяцев — даже при своевременном раннем начале терапии.
Отпечаток приведенной стопы
После устранения деформации стопы фиксируются 1-3 месяца в среднем положении, чтобы исключить возврат приведения переднего отдела. Только после этого осуществляется функциональное лечение в виде физиопроцедур, массажа и физкультуры. Во время сна стопы ребенка удерживаются в исправленном положении съемными гипсовыми шинами. Вопрос о назначении малышу ортопедической обуви решается индивидуально в возрасте 10 месяцев.
Позднее выявление такой патологии не только затрудняет ее исправление, но и значительно удлиняет сроки лечения. Детям в возрасте старше 3 лет показано хирургическое вмешательство приведенной стопы.
Врожденная косолапость
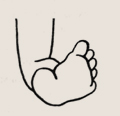
Врожденная косолапость — более тяжелая деформация стоп с изменением формы и положения костей, укорочением всех мягких тканей по задней и внутренней поверхностям голени и стопы (типичные случаи). У мальчиков она встречается чаще, чем у девочек. В некоторых случаях косолапость передается по наследству. Такое порочное положение стопы или не устраняется одномоментно, или устраняется с большим трудом. Именно этот факт позволяет отличить не тяжелую косолапость от функциональных расстройств, связанных с преобладанием тонуса отдельных мышц.
При врожденной косолапости стопа несколько уменьшена в размерах, поскольку изменены процессы ее кровоснабжения и окостенения. Всегда нарушены движения в голеностопном суставе.
Косолапость может быть следствием неправильного развития спинного мозга на уровне пояснично-крестцового отдела. В таких случаях отмечается парадоксальная работа мышечных групп, постепенно развивается их атрофия и к школьному возрасту вся конечность укорачивается в целом на 1-2 см.
Активное лечение врожденной косолапости следует начинать в возрасте одного месяца. Оно заключается в этапных коррекциях положения стопы и одновременной фиксации гипсовыми лонгетами каждого достигнутого состояния. Ручное исправление деформации стопы производится один раз в неделю на первых этапах и каждые 10-14 дней в последующем. Желательно сочетать это с физиолечением в поликлинике. Проведение электрофореза с сосудорасширяющими средствами на поясничный отдел позволяет улучшить кровоснабжение и функции нервов нижних конечностей.
С трех месяцев жизни стопы удерживаются уже циркулярными гипсовыми повязками. Лечение проводится этапами, длительно и настойчиво до полного устранения всех компонентов деформации, а затем ребенок снабжается ортопедической обувью и съемными шинами для стоп на время сна. Активная реабилитация больного и наблюдение за правильным ростом стопы осуществляются в течение не менее пяти лет.
Врожденная косолапость (вид сзади)
В тех случаях, когда возникает частичный возврат отдельных признаков деформации, они исправляются консервативно или оперативно, а наблюдение за ребенком продолжается до окончания роста его стоп.
Большое количество вариантов деформации с различной степенью тяжести отдельных ее компонентов, разнообразие нюансов при наложении фиксирующих повязок требуют достаточно высокой квалификации и опыта врача, чтобы справиться с задачей консервативного лечения косолапости.
Типичная врожденная косолапость в большинстве случаев полностью излечивается на первом году жизни без каких-либо хирургических вмешательств.
Консервативное лечение косолапости длительнее и сложнее хирургического исправления, но дает лучшие результаты. Поэтому на первом году жизни показаны именно консервативные, испытанные, классические методы лечения. В тех случаях, когда отдельные элементы косолапости не могут быть устранены консервативно, в возрасте старше года выполняются малые оперативные вмешательства на мягких тканях стопы.
При позднем начале лечения эффективность консервативных мероприятий менее высока, и после подготовки измененной стопы детям старше года производятся обширные хирургические вмешательства с последующим длительным восстановительным лечением.
Патология пальцев
Шестипалость
Шестипалость — этим словом обозначается увеличение количества пальцев на руках или стопах (полидактилия). Данный дефект может передаваться по наследству и сочетаться с другими врожденными нарушениями скелета. Добавочные пальцы обычно представлены недостаточно хорошо развитыми мизинцами или дополнительными первыми пальцами. Они могут как располагаться изолированно, так и быть соединенными с основными пальцами. Это прежде всего косметический дефект, который устраняется только хирургическим путем. В тех случаях, когда пальцы висят на тонкой кожной ножке, удаление производят в первые недели жизни ребенка. Но если добавочные пальцы имеют выраженные костные структуры или они плотно сращены с основными пальцами, торопиться с их удалением не следует. Более правильно провести хирургическое лечение ближе к годовалому возрасту: во-первых, увеличиваются в размерах кисть и пальцы, во-вторых, четко определяются те анатомические структуры, которые надо удалять. В некоторых случаях только время позволяет определить, какой из двух пальцев является главным, а какой — добавочным, настолько они одинаковы в первые недели жизни.
Сращение пальцев
Сращение пальцев (синдактилия) — это соединение двух или более пальцев кожей, мягкими тканями или даже костями. Пальцы могут быть сращены у основания, на всем протяжении или в области кончиков. Чаще других наблюдается соединение третьего-четвертого пальцев, которое передается по наследству по мужской линии. При кожных и мягкотканных сращениях функция пальцев и их форма могут не нарушаться. Когда в деформацию вовлечены костные структуры, изменения носят более тяжелый характер.
Данный дефект легко выявляется после рождения ребенка, за исключением тех случаев, когда пальцы соединены не на всем протяжении, а лишь у основания. Разъединение пальцев желательно произвести в возрасте 4-5 лет, то есть перед школой. Только при концевом сращении хирургическое лечение производят раньше, начиная с первого года жизни, поскольку данный вид нарушения мешает нормальному росту и развитию пальцев ребенка.
Пластическое разъединение пальцев — сложная ювелирная операция. Образовавшийся дефект кожи закрывается или окружающими тканями, или лоскутом, взятым с другой части тела. Мягкотканное сращение пальцев на стопах, когда форма и функция их не нарушены, лучше не устранять, так как образовавшиеся рубцы после операции больше беспокоят человека в дальнейшем, чем сами сращенные пальцы.