НА ПРИЕМЕ У ГАСТРОЭНТЕРОЛОГА
Врач-гастроэнтеролог занимается лечением заболеваний пищеварительного тракта. По мере углубления и расширения наших знаний о болезнях разных отделов пищеварительного тракта внутри специальности гастроэнтерологии произошло разделение, появились узкие специалисты в вопросах заболеваний печени — гепатологи, поджелудочной железы - панкреатологи, хирурги, занимающиеся оперативным лечением органов брюшной полости, — абдоминальные хирурги, оперирующие на прямой кишке, — проктологи и т. д.
ОРГАНЫ ПИЩЕВАРЕНИЯ
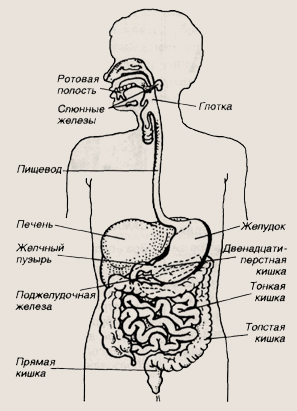
К системе органов пищеварения относятся ротовая полость, ротоглотка, пищевод, желудок, тонкая кишка, которая подразделяется на три отдела: двенадцатиперстную, тощую и подвздошную части, толстая кишка, она, как и тонкая часть кишки, состоит из нескольких участков: слепая кишка, ободочная, сигмовидная, а также прямая кишка. Все они являются отделами единой кишечной трубки, в которой происходят процессы переваривания и всасывания съеденной пищи. Для того чтобы пища расщеплялась и усваивалась, необходимы пищеварительные соки, содержащие особые биохимически высокоактивные вещества — ферменты. Эти пищеварительные соки вырабатываются как в железах самой пищеварительной трубки (желудочный и кишечный соки), так и в специально сотворенных для этой цели железистых органах — печени, поджелудочной железе, слюнных железах.
В секрете слюнных желез содержится фермент, расщепляющий углеводы. В желудочном соке присутствует соляная кислота, при помощи которой белки мяса подготавливаются к действию пепсина — фермента, расщепляющего их.
Пищевод
Печень, желчный пузырь, поджелудочная железа
Самый большой вклад в переваривание пищи вносит сок поджелудочной железы, содержащий очень большое количество ферментов, расщепляющих белки, жиры и углеводы. Печеночная желчь участвует в усвоении жира, эмульгирует его, то есть дробит на очень мелкие капельки, которые затем расщепляются липазой — ферментом сока поджелудочной железы. Ферменты пищеварительных желез кишечника завершают процесс переваривания. Помогают в переваривании и усвоении растительной клетчатки и микробы, в огромном количестве обитающие в толстой кишке.
Процесс пищеварения начинается в полости желудка и кишки, однако завершение пищеварения и окончательное всасывание расщепленных питательных веществ происходят в микропорах щеточной каймы эпителиальных клеток кишечника. Дело в том, что каждая эпителиальная клеточка кишечника, называемая энтероцитом, на своей обращенной в полость кишки поверхности содержит мельчайшие микроворсинки, расстояние между которыми так мало, что туда не могут попасть микробы, поэтому процесс пристеночного пищеварения происходит в стерильных условиях. Слизистая оболочка кишки не ровная, а вся покрыта ворсинками и складками, они очень сильно увеличивают площадь кишечника, в просвете которого происходит процесс полостного пищеварения. Микроворсинки в свою очередь в геометрической прогрессии умножают площадь пристеночного стерильного пищеварения и всасывания расщепленных питательных веществ — аминокислот, жирных кислот, глицерина, а также углеводов-моносахаридов и других веществ. Во время тяжелой кишечной инфекции микроворсинки как бы «отмирают» и энтероциты становятся «лысыми». Это приводит к нарушению пристеночного переваривания и всасывания пищи, которая «транзитом» проходит по кишечнику и выделяется в виде обильного, рыхлого, дурно пахнущего стула. Это продолжается до тех пор, пока не восстановятся микроворсинки. Помимо фактора времени помочь ускорить этот процесс можно при помощи особой щадящей диеты, налаживания нормального микробного биоценоза в полости кишки, а также назначения фитопрепаратов, способствующих регенерации эпителия.

Микроворсинки
В результате переваривания и всасывания от всего объема съеденной пищи в норме остается не более 10 процентов, они и составляют каловые массы. При нормальном пищеварении третья часть каловых масс приходится на остатки непереваренной пищи — растительной клетчатки, треть — на отмерший слущенный эпителий кишечника и треть — на кишечные микробы, большая часть из которых мертва. Если объем каловых масс становится больше обычного, это свидетельствует о том, что нарушился процесс усвоения пищи. Врачи обозначают это «мальабсорбция», ее причиной может стать очень много факторов — от переедания до хронических болезней поджелудочной железы и кишечника. По образному выражению матерей таких больных детишек, при хорошем аппетите «ребенок какает больше, чем кушает» и при этом не поправляется, а порой наоборот, худеет.
Особенности формирования и функции органов пищеварения
Закладка пищеварительной трубки происходит в первый месяц после зачатия ребенка, а к восьми неделям внутриутробного развития становятся обозначенными все отделы его желудочно-кишечного тракта. Уже на сроке беременности 16-20 недель внутриутробный младенец начинает глотать околоплодные воды, которые содержат небольшое количество белка и глюкозы. Таким образом ребенок «тренирует» свои органы пищеварения, чтобы сразу после рождения начать усваивать материнское молоко. Подтверждением того, что в кишечнике ребенка внутриутробно действительно происходят пищеварительные процессы, является отхождение первородного кала — мекония в первые-вторые сутки после рождения.
Сразу после рождения пищеварительные соки малыша имеют низкую ферментативную активность, а кислотность желудка почти отсутствует. Это связано с тем, что почти все необходимые для переваривания и усвоения ферменты есть в материнском молоке и нет необходимости вырабатывать пищеварительные соки в большом количестве. Отсюда понятно, в каких очень сложных условиях находятся дети, которых рано переводят на искусственное вскармливание. Ведь даже самые современные качественные искусственные смеси, сделанные на основе коровьего молока, не являются «живыми», не содержат ферментов и тем самым создают большую нагрузку на органы пищеварения ребенка. В таких условиях весьма облегчается возможность «срывов», проявляющихся срыгиваниями, рвотой, кишечными коликами, вздутием живота, поносами.
К моменту рождения желудок у младенца лишь отмечен двумя мышечными жомами — сфинктерами, напоминающими своеобразные «замки». На входе в желудок находится слабый кардиальный сфинктер, а на выходе из желудка — очень сильный антральный, или пилорический, сфинктер. В первые месяцы жизни мышца желудка находится в упругом тонусе, препятствующем перерастяжению. Постепенно стенки растягиваются, и желудок становятся способным вмещать все большие объемы пищи. Поэтому в первые дни после рождения объем желудка ребенка не превышает 10-30 мл, к году увеличивается до 250 мл, а к восьми годам — до 700-800 мл. Поэтому в раннем возрасте перекорм ребенка является наиболее частой причиной срыгиваний и может даже привести к рвоте.
Функция переваривания обеспечивается не только пищеварительными соками, но и продвижением пищи по пищеварительной трубке, которое происходит вследствие червеобразных сокращений мышечного слоя кишечника — перистальтики. Замедление продвижения пищи по кишке приводит к задержке стула и газов, запорам, иногда даже к непроходимости кишечника, требующей срочного оперативного вмешательства. Ускорение перистальтики, напротив, ведет к коликообразным болям в животе, а иногда, особенно при нарушении кишечного микробного биоценоза, наиболее выраженного при кишечных инфекциях, — к поносам. При поносах организм теряет большое количество воды и минеральных солей, результатом чего может стать нарушение водно-солевого обмена. Такое обезвоживание порой приводит к очень большим, иногда опасным для жизни нарушениям водно-солевого баланса. Поэтому необходимо помнить о важности отпаивания ребенка во время поносов специальными солевыми растворами — регидроном или цитроглюкосоланом (это порошки, которые разводятся кипяченой водой).
Кроме пищеварительной функции желудочно-кишечный тракт выполняет и многие другие «задания». Так, дружественная организму микробная флора толстой кишки обеспечивает человека витаминами группы В, в слизистой оболочке кишечника вырабатываются многие гормоны, регулирующие пищеварение, и т. д.
Содержимое полости пищеварительной трубки, хотя оно и находится внутри, является для организма внешней средой, а следовательно, на границе с внутренней средой должна быть выставлена защита. Именно поэтому в подслизистой оболочке кишечника по всей его длине разбросаны скопления особых клеток — лимфоцитов, которые, подобно «сторожевым постам», не пускают в кровь микробные яды и другие чужеродные организму антигенные вещества, способные принести вред или вызывать аллергические реакции.
Необходимо отметить, что грудное молоко не содержит чужеродных пищевых веществ, вызывающих аллергию у ребенка, если мать не нарушает диеты. Период грудного вскармливания создает самые лучшие условия для «дозревания» функций желудочно-кишечного тракта ребенка, предупреждая развитие заболеваний в зрелом возрасте. В теплом грудном молоке содержатся особые вещества, являющиеся как бы «удобрением» для роста нормальной молочнокислой микробной флоры кишечника ребенка, что также защищает организм от инфекционных заболеваний и аллергии. Дети, рано переведенные на искусственное вскармливание, такой защиты лишены.
Очень редко в процессе закладки органов пищеварения в эмбриональном периоде развития ребенка случаются «сбои», в результате чего формируются разнообразные пороки развития. Небольшие, не мешающие ребенку жить дефекты обозначаются как стигмы дизэмбриогенеза. Они, как правило, особого лечения не требуют. Тяжелые врожденные пороки желудочно-кишечного тракта, напротив, часто представляют угрозу для жизни и требуют экстренного хирургического вмешательства, порой уже в первые часы жизни. К таким порокам относятся недоразвитие пищевода, врожденные сужения просвета кишки, перепонки, недоразвитие желчных ходов, заращенпе заднепроходного отверстия — атрезия ануса и т. д. К счастью, это случается не так часто.
Все эти заболевания лечат детские хирурги.
КАКИЕ ИНСТРУМЕНТАЛЬНЫЕ И ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ МОЖЕТ НАЗНАЧИТЬ ГАСТРОЭНТЕРОЛОГ РЕБЕНКУ?
Копрологическое исследование. Этот несложный микроскопический анализ кала выполняется во всех клинических лабораториях. Он позволяет судить о том, достаточно ли полно переваривается и всасывается съеденная пища, есть ли в толстой кишке воспалительный процесс. С его помощью также обнаруживают яйца различных гельминтов и лямблии. Для исследования в лабораторию относят небольшое количество свежего кала. Ответ выдается на следующий день.
Бактериологическое исследование кала. Производятся посевы кала на различные питательные среды. Результаты исследования показывают, какие микробы — нормальные или болезнетворные — живут в кишечнике и каково их соотношение. Бактериологическое исследование выявляет причину кишечной инфекции, а также степень нарушения микробного пейзажа — дизбактериоз кишечника и помогают врачу назначить эффективное лечение. Ответ готов через 3-5 суток.
Фиброгастродуоденоскопия. Это исследование проводится волоконнооптическим прибором, позволяющим врачу осмотреть слизистую оболочку пищевода, желудка и двенадцатиперстной кишки. При помощи такого исследования устанавливается наличие воспалительного и язвенного процессов и многие другие изменения в слизистой.
Фиброколоноскопия. Это исследование слизистой оболочки толстой кишки волоконнооптическим прибором. Проводится под наркозом и чаще всего в стационаре.
Ректороманоскопия. Осмотр прибором толстой и сигмовидной кишки на глубину до 25 см. Исследование может проводиться амбулаторно.
РН-метрия. Это измерение кислотности желудочного сока, которое проводится специальным прибором, вводимым в желудок при помощи зонда. Исследование продолжается 1,5-2 часа. По особым показаниям врач может назначить суточный мониторинг исследования кислотности желудка.
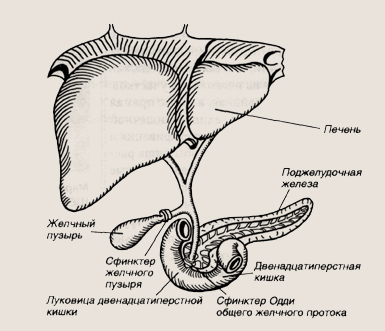
Ультразвуковое исследование — эхогепатохолецистография. При помощи этого исследования врач осматривает печень и желчный пузырь, что позволяет выявить изменения объема и формы желчного пузыря, эффективность его опорожнения в ответ на желчегонный завтрак, наличие желчных камней.
Зондирования - желудочное и дуоденальное. В настоящее время эти исследования проводятся очень редко по особым показаниям, так же как и рентгеноконтрастное исследование желчного пузыря и желудка.
Клинический анализ крови, клинический анализ мочи, а также биохимическое исследование крови больного помогают гастроэнтерологу как в диагностике, так и в оценке эффективности проводимого лечения.
НАИБОЛЕЕ ЧАСТЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ ПИЩЕВАРЕНИЯ У ДЕТЕЙ РАННЕГО ВОЗРАСТА
Самыми частыми признаками неблагополучия пищеварения у грудных детей являются срыгивания, рвота, кишечные колики, вздутие живота и метеоризм — громкое выделение газов из кишечника, понос. Срыгивания являются тем симптомом, который очень часто беспокоит родителей. Существует много причин для срыгиваний, в том числе и не относящихся к заболеваниям пищеварительной системы. Так дети, травмированные во время родов, страдают длительными срыгиваниями.
Среди заболеваний, проявляющихся прежде всего упорными срыгиваниями и рвотой у новорожденных и детей первых месяцев жизни, необходимо упомянуть пилороспазм и пилоростеноз. Основой их является препятствие для выхода пищи из желудка в его пилорическом отделе. При пилороспазме ребенок обильно срыгивает почти после каждого кормления и вскоре может выявиться недостаток питания. Это проявляется тем, что малыш перестает прибывать в весе, стул становится редким. Такой пилороспазм снимается с помощью спазмолитиков и особого кормления, назначаемого врачом. Для пилоростеноза свойственна очень характерная рвота. Она отмечается нечасто, 2-3 раза в день, как будто ребенок «копит» съеденное за несколько раз молоко, а затем оно выходит в виде очень обильной рвоты фонтаном. Довольно быстро младенец худеет, иногда до истощения. Лечение диетой и лекарствами при пилоростенозе бывает неэффективным и приходится прибегать к операции — рассечению гипертрофированного пилорического сфинктера, после чего ребенок быстро поправляется.
Заболевания желудка воспалительного характера у детей первых месяцев жизни практически не встречаются, за исключением пищевых отравлений.
Заболевания печени и желчевыводящих путей возникают только при заражении ребенка вирусами гепатита, а также при врожденных аномалиях развития желчного пузыря.
Поражение поджелудочной железы у детей раннего возраста из-за внешних причин также бывает очень редко, однако иногда встречается врожденное состояние ферментативной недостаточности функции поджелудочной железы — муковисцидоз, иногда сопровождающееся кистозным перерождением — кистофиброзом поджелудочной железы. Основным признаком такого поражения этой главной пищеварительной железы является нарушение переваривания жира. Стул становится обильным, частым, плохо переваренным, зловонным, иногда после стула на пеленке остаются жирные пятна. Муковисцидоз лечится приемом ферментов поджелудочной железы в больших дозах, при которых происходит нормализация стула. Неправильное лечение может привести к истощению ребенка. Нередко при муковисцидозе страдают и слизистые железы бронхов, тогда к нарушениям пищеварения в картине заболевания присоединяется кашель, часто сопровождающийся бронхообструктивным синдромом, иногда доходящим до приступов удушья.
НАИБОЛЕЕ ЧАСТЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ ПИЩЕВАРЕНИЯ У ДЕТЕЙ СТАРШЕГО ВОЗРАСТА И ИХ ПРОЯВЛЕНИЯ
Среди неинфекционных заболеваний желудочно-кишечного тракта у детей следует назвать: воспаление пищевода — эзофагит, желудка — гастрит, воспаление двенадцатиперстной кишки — дуоденит, тощей и подвздошной кишок — энтерит, воспаление толстой кишки — колит, дискинезию желчевыводящих путей, воспаление желчного пузыря — холецистит, поджелудочной железы — панкреатит. Все эти болезни могут начинаться внезапно, с ярко выраженных симптомов. В таких случаях течение заболевания врачи обозначают как «острое». Если же заболевание часто повторяется или обострения принимают затяжной характер, а болезнь проявляется неотчетливо, но все же беспокоит ребенка, врачи ставят диагноз хронического заболевания. Вообще все неинфекционные заболевания желудочно-кишечного тракта имеют склонность становится хроническими, особенно если у ближайших родственников ребенка имеются болезни органов пищеварения.
Такая наследственная предрасположенность является своего рода «ахиллесовой пятой». Она реализуется в виде заболевания, если в течение долгого времени грубо нарушается физиологическое питание или в длительном напряжении находится психоэмоциональное состояние ребенка.
Следует понимать и то, что неинфекционные заболевания желудочно-кишечного тракта у детей формируются не сразу, а постепенно, через стадию функциональных нарушений, когда, несмотря на большое количество жалоб, непосредственно в органах не обнаруживается значимых органических нарушений. В этой стадии болезни все легко «повернуть вспять» и добиться выздоровления путем самых простых лечебных мероприятий: назначения соответствующей диеты, фитотерапии и эубиотиков для нормализации микробного пейзажа кишечника, восстановления психоэмоционального покоя. Нередко эта функциональная фаза заболевания длится от года до трех лет, после чего появляются органические изменения в органе, которые без труда определяются врачом во время инструментального и лабораторного обследования ребенка.
НАИБОЛЕЕ ЧАСТЫЕ ЖАЛОБЫ ДЕТЕЙ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ПИЩЕВАРЕНИЯ
Боли в животе
Какой ребенок в своей жизни не жаловался на боли в животе? Это очень частый симптом, который в некоторых случаях не представляет никакой угрозы, а иногда свидетельствует об опасном для жизни состоянии.
В связи с этим взглянем на проблему болей в животе более широко.
Какими причинами могут быть вызваны боли в животе?
Среди относительно «безобидных» причин можно отметить переедание или употребление продуктов, не соответствующих возрасту ребенка. Эти причины легко устранимы. Нередко болями в животе сопровождаются запоры.
Часто боли в животе у детей возникают при инфекционных заболеваниях: кишечных инфекциях — энтеритах и энтероколитах, вызванных различными микробами, вирусных инфекциях — энтеровирусных диареях, гепатитах, эпидемическом паротите, аденовирусной инфекции и пр.
Заражение лямблиями и гельминтами также нередко сопровождается болями в животе.
Боли в животе характерны для таких хирургических заболеваний, как аппендицит, инвагинация и другие виды кишечной непроходимости, воспаление брюшины — перитонит, Меккелев дивертикул — дивертикулит, стеноз и тромбоз артериальных сосудов кишечника и др.
Кроме желудочно-кишечного тракта в брюшной полости располагаются почки и мочевыводящие пути, заболевания которых также могут сопровождаться болями в животе. Это пиелонефриты и гломерулонефриты, повышенное выделение солей в моче и мочекаменная болезнь, опухоли и другие заболевания почек.
Болями в животе иногда могут проявляться: воспаление легких и плевры — плевропневмония, ревматизм, абдоминальная форма капилляротоксикоза — болезнь Шеилейн—Геноха, некоторые эндокринное и нервные заболевания, а также патологии придатков матки у девочек — воспаление, кисты, разрыв яичника с кровотечением и т. д.
При визите к врачу необходимо четко сформулировать и охарактеризовать боли в животе: каковы они по интенсивности и продолжительности; по характеру — схваткообразные или тянущие, ноющие, распирающие. Возникают ли боли на голодный желудок, во время или после еды, через какое время после принятия пищи; какая пища чаще всего провоцирует боли —острая, соленая, копченая или сладкая и жирнал. В какое время года чаще повторяются боли — весной и осенью или летом, зимой. Очень важно сказать врачу, от чего боль проходит: от ограничения пищи или, наоборот, боль уменьшается после еды, какие лекарственные препараты лучше всего помогают. Все это может оказать доктору существенную помощь в точной диагностике заболевания.
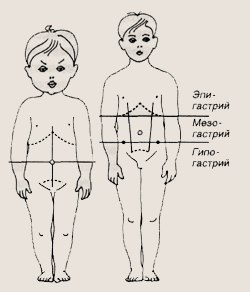
Возможная локализация болей в животе
В брюшной полости все отделы желудочно-кишечного тракта имеют свое место, их локализация определяет и проекцию болей на переднюю брюшную стенку. По возможности у ребенка необходимо выяснить, в каком месте болит живот, где боль начиналась, куда перешла и т. д. Дети до трех лет не могут точно локализовать боль и, «как партизаны», на вопрос: «где болит?» неизменно кладут ладошку на область пупка. Это объясняется тем, что именно в проекции пупка находится солнечное сплетение — скопление нервных клеток, расположенное на брюшной аорте, где собирается вся информация о болях, возникающих в животе у ребенка. Когда малыш становится постарше, он уже способен не только охарактеризовать имеющиеся у него боли, но и указать место их наибольшей выраженности. Это очень помогает врачу в постановке правильного диагноза. Для уточнения локализации наибольшей выраженности болей следует знать некоторые «географические ориентиры» на передней брюшной стенке. Так, если через пупок мысленно провести две взаимно перпендикулярные линии, образующие крест, то передняя брюшная стенка будет разделена на четыре квадрата, называемые квадрантами: правый и левый верхние и правый и левый нижние квадранты живота. Если же мысленно нарисовать на передней брюшной стенке две горизонтальные линии по нижним краям реберных дуг и по наиболее выступающим участкам подвздошных костей таза, то передняя брюшная стенка разделится на верхнюю часть — эпигастрий, среднюю часть — мезогастрий и нижнюю часть — гипогастрий. Если провести две вертикальные линии от середины реберных дуг к боковым частям лобка, то передняя брюшная стенка поделится на девять областей: правое и левое подреберье, собственно эпигастрий, правую и левую боковые области живота - фланки, пупочную область, правую и левую подвздошные или паховые области и надлобковую область.
Такая «география» позволяет достаточно.точно определить источник болей. Так, боли, связанные с желудком, будут локализоваться в эпигастрий, если причина болей кроется в поджелудочной железе, боли возникают в левом верхнем квадранте живота, при этом могут отдавать, иррадиировать в левую область поясницы. При дискинезиях и воспалении желчного пузыря, так же как и при дуодените, боли появляются в правом верхнем квадранте живота. Если источником боли является тонкая кишка, боли локализуются в околопупочной области. Для аппендицита при типичном расположении червеобразного отростка характерно возникновение болей в правой паховой области. Однако в редких случаях аппендикс может располагаться не типично, например высоко, под печенью, тогда при его воспалении боли могут появиться в области правого подреберья. При низком расположении воспаленного червеобразного отростка, в области малого таза, боль отдает в промежность и крестцовую область. В паховых областях боль локализуется и при гинекологической патологии у девочек. В надлобковой области болями проявляет себя воспаление мочевого пузыря. Боли в левом паху характерны для запоров, при которых здесь можно прощупать увеличенную переполненную содержимым сигмовидную кишку. В этой же области болями проявляет себя одна из наиболее частых инфекций — дизентерия, сопровождающаяся частым жидким стулом со слизью и зеленью, нередко с частыми мучительными безрезультатными позывами к акту дефекации — тенезмами.
Из всего вышеизложенного становится очевидным, насколько важно попытаться выяснить у ребенка локализацию болей и их проекцию на переднюю брюшную стенку.
Тошнота, рвота, изжога, отрыжка
Доказано, что тошнота возникает при спазме и повышении давления в двенадцатиперстной кишке. Она может быть вызвана самыми различными причинами, иногда весьма далекими от заболеваний органов пищеварения.
Однако при болезнях желудочно-кишечного тракта тошнота является довольно частым симптомом. Маленькие дети не могут точно охарактеризовать свои чувства при появлении тошноты, вместо этого они начинают плакать, а лицо принимает страдальческое выражение. Старшим детям знакомо тягостное чувство тошноты, которое сопровождается головокружением, кожа бледнеет и покрывается пупырышками, иногда выступает пот, появляется ощущение, что вот-вот наступит рвота. Некоторые дети определяют чувство тошноты словами «меня мутит» или «меня сейчас вырвет».
Нередко тошнота заканчивается рвотой. Так же как и боли в животе, рвота может иметь множество причин. Так у некоторых детей имеют место кинетозы, когда тошнота и рвота возникают от езды на транспорте, катании на качелях и каруселях, от перекорма. Иногда у ребенка имеются такие пограничные нарушения обмена веществ, при которых в организме накапливается много ацетона, что может вызывать приступы мучительной рвоты, при этом рвотные массы и моча имеют запах ацетона. Врачи называют это нервно-артритическим диатезом с ацетонемическими рвотами.
Рвота может возникать при различных среднетяжелых и тяжелых инфекционных заболеваниях, при сотрясении и ушибе мозга, нарушениях мозгового кровообращения, воспалении мозговых оболочек и самого мозга — менингитах и энцефалитах, опухолях мозга, при запущенных тяжелых формах сахарного диабета при впадении ребенка в кому, при тяжелых заболеваниях почек с их функциональной недостаточностью — уремией. Кроме рвоты при всех этих заболеваниях присутствуют характерные для них признаки, которые помогают врачу установить правильный диагноз.
Что касается рвоты при заболеваниях органов пищеварения, то, как правило, рвоте предшествует тошнота. Для установления причины рвоты очень важно сообщить врачу, наступает ли после рвоты облегчение или же рвота носит изнуряющий, не приносящий облегчения характер. Следует описать и характер рвотных масс. Они могут быть кислыми, почти обжигающими, что свидетельствует о повышенной кислотности желудочного сока. Такому характеру рвоты очень часто предшествуют изжога и кислая отрыжка. Может быть рвота горечью, что говорит о примеси желчи в рвотных массах. При высоких формах кишечной непроходимости рвотные массы могут иметь каловый запах. Если ребенка вырвало съеденной пищей, необходимо вспомнить и сказать врачу, сколько времени прошло от момента приема пищи до рвоты. При употреблении недоброкачественных продуктов ребенка может вырвать тем, что он съел сутки назад. Если кислотность желудочного сока понижена, рвотные массы имеют тухлый запах. Часто это сопровождается тухлой отрыжкой.
У подростков при кровотечении из язвы рвотные массы напоминают кофейную гущу, так изменяется красный цвет крови под влиянием кислого желудочного сока. Кровь, прошедшая из желудка в кишечник, окрашивает стул в черный цвет, напоминающий деготь. Потеря крови приводит к малокровию, ребенок бледнеет, появляются слабость, головокружение, сонливость и другие симптомы анемии, которые выявляет врач.
При тяжелых глистных поражениях аскаридами последние могут заползать в желудок и оттуда с рвотными массами удаляться из организма.
Урчание в животе, вздутие живота, метеоризм
Все эти признаки свидетельствуют о том, что в кишечнике нарушен баланс кишечных микроорганизмов. В процессе своей жизнедеятельности микробы вызывают процессы брожения и гниения, в результате чего в кишечнике скапливается много газов, вызывающих вздутие и метеоризм. Выделяющиеся при этом кислоты раздражают кишечник, ускоряют его перистальтику, следствием чего является появление разжиженного, пенистого, кислого, разъедающего стула. Такому брожению способствуют снижение переваривающей активности пищеварительного тракта и ухудшение микробного пейзажа кишечника.
В таких случаях избавиться от газов лучше всего помогает активированный уголь, выпускаемый в виде порошка или таблеток «Карболен». Доза активированного угля подбирается индивидуально до получения эффекта. Не следует опасаться передозировки препарата, так как он действует только местно в кишечнике. Необходимо позаботиться о диете и приеме кисломолочных продуктов, содержащих бифидофлору, ацидофильные палочки или дать ребенку биопрепараты-эубиотики — бифидумбактерин, бификол, лактобактерин.
Однако при частых жалобах ребенка на вздутие живота, урчание, выраженный метеоризм нужно обратиться к врачу-гастроэнтерологу, выяснить основную причину нарушений и провести комплексное лечение.
Стул у детей
В норме частота опорожнения кишечника зависит как от возраста ребенка, так и от характера питания. Освобождение конечных отделов толстой кишки от каловых масс происходит рефлекторно, как реакция на определенную степень растяжения
сигмовидной кишки. После поступления нервного импульса сигмовидная кишка, где происходит предварительное накопление кала, совершает масс-сокращение и быстро наполняет содержимым ампулу прямой кишки. Возникающее при этом давление на промежность вызывает желание опорожнить кишечник, чему помогает процесс тужения. У некоторых на желание опорожнить кишечник оказывает большое влияние безусловный рефлекс желудка, когда он начинает наполняться во время еды: как только ребенок садится за стол и начинает есть, он вскакивает и бежит в туалет. Срабатывает так называемый гастроколональный рефлекс. Это тоже вариант нормы. Если при этом стул нормальный, ничего предпринимать не надо.
Очень важно, чтобы у ребенка был хороший стул.
У грудного младенца стул в норме ярко-желтого цвета, консистенции горчицы, с кисломолочным запахом и может выделяться как небольшими порциями после каждого кормления, так и 1-2 раза в день. Можно считать нормой, если младенец имеет стул раз в 2 дня, но при этом не проявляет никакого беспокойства.
У детей, начинающих получать прикормы, и в более старшем возрасте стул становится коричневым, оформленным в виде мягкого калового цилиндра с обычным каловым запахом. Опорожнение кишечника в норме происходит раз в сутки, но могут быть отклонения, когда ребенок ходит в туалет 2-3 раза в день или же, наоборот, раз в 2 дня. Если при этом малыш не испытывает беспокойства, а стул имеет нормальный объем и вид, волноваться и что-либо предпринимать нет оснований.
Запоры
О запорах принято говорить, когда происходит урежение опорожнения кишечника, при этом сам акт дефекации происходит с некоторыми трудностями. Все запоры можно разделить на два вида, требующие разного подхода к лечению, — спастические и атонические.
При спастическом запоре стул становится очень плотным, порой как бы склеенным из маленьких твердых шариков (овечий кал), а акт дефекации затруднен и болезнен вплоть до образования трещин заднего прохода. Такой запор от случая к случаю может возникать у детей с острыми инфекционными заболеваниями, когда ребенок мало ест и мало пьет, много потеет. Такое состояние, как правило, не связано с желудочно-кишечными заболеваниями и возникает эпизодически.
В некоторых случаях спастические запоры могут быть проявлением невротического состояния ребенка, и тогда требуется помощь семейного психотерапевта.
Спастические запоры характерны для гастритов и гастродуоденитов с повышенной кислотностью желудочного сока, а также для спастических колитов. При этом необходимо лечение основного заболевания.
Однако у детей чаще отмечаются атонические запоры, которые отличаются от спастических тем, что у ребенка ослаблены или вообще отсутствуют позывы к акту дефекации, при этом задержка стула может составлять от 2 до 10 дней. Зачастую приходится прибегать к постановке очистительных клизм, при этом само опорожнение кишечника проходит безболезненно, стул мягкий, объемный.
Иногда родители обращают внимание на толстый каловый цилиндр. Так могут проявлять себя аномалии развития толстой кишки, когда сигмовидная кишка, являющаяся основным резервуаром-накопителем каловых масс, очень широкая и очень длинная (мегадолихосигма). Очень редко у детей встречается и такая аномалия
развития кишечника, как болезнь Гиршпрунга, проявляющаяся очень тяжелыми запорами. По мере задержки стула ребенок начинает жаловаться на боли в животе. При длительном отсутствии стула могут отмечаться признаки каловой интоксика; ции — ребенок быстро утомляется, он становится вялым и сонливым, внимание рассеивается, ухудшается память. Все это исчезает после опорожнения кишечника. В таких случаях следует обратиться не только к гастроэнтерологу, но и к проктологу, так как иногда проблему может решить только оперативное лечение порока развития. Общим при лечении обоих видов запоров является назначение диеты с послабляющим действием, слабительных растительного происхождения с индивидуальным подбором дозы, назначение эубиотиков для нормализации кишечной микрофлоры.
Справиться со спастическими запорами помогают препараты, снимающие спазм гладкой мускулатуры кишечника, типа но-шпы. Хороший эффект дают тепловые процедуры на область живота и физиотерапия спазмолитического действия. При атонических запорах эффективны массаж передней брюшной стенки, подводный массаж и тонизирующие физиопроцедуры на живот, назначаемые врачом-физиотерапевтом.
Очень хорошее лечебное действие при всех видах запоров оказывает санаторно-курортное лечение и использование минеральных вод, таких как ессентуки, смирновская, славяновская, боржоми, березовская, лужанская, московская и пр. Различаются лишь рекомендации по их приему. Так, при спастических запорах минеральную воду следует употреблять в теплом дегазированном виде, а при атонических, напротив, пить прохладную газированную воду. Дозировка минеральной воды при заболеваниях желудочно-кишечного тракта составляет 3 мл на 1 кг массы тела в сутки на прием, кратность приема — 4 раза в день до еды. Прием минеральных вод с целью лечения не должен носить эпизодического характера. При невозможности пребывания на курорте с минеральными водами лечение можно провести и дома, предварительно обеспечив полный объем минеральной воды на весь курс. Перед началом лечения необходимо проконсультироваться с гастроэнтерологом об особенностях приема минеральной воды.