Это собственно репродуктивный период, который продолжается около 30 лет (с 16-18 до 45-47 лет). В этот период вся репродуктивная система функционирует в стабильном режиме, который обеспечивает продолжение рода. В течение этого периода сохраняется способность организма женщины к воспроизводству потомства. Эти годы характеризуются высокой активностью всех специфических функций половой системы. У здоровой женщины на протяжении репродуктивного периода все циклы являются овуляторными, а всего созревает 350-400 яйцеклеток.
Вследствие регулярного созревания фолликулов в яичниках и овуляции в женском организме создаются оптимальные условия для беременности.
Учитывая высокую вероятность наступления беременности в этот период, каждая женщина должна подобрать контрацептивы, чтобы иметь только желанных детей. Необходимо позаботиться о здоровьем своем и супруга, чтобы за 2-3 месяца до зачатия прекратить прием каких-либо медикаментов.
После родов восстановление репродуктивной системы у женщины может быть уже через 3-6 месяца. Принято считать, что в период кормления ребенка грудью женщина стерильна, однако это не так. Овуляторные циклы могут появиться через 2-3 месяца после родов, и каждой паре следует подобрать контрацептивы. Оптимальный срок между родами не менее двух лет, когда организм женщины полностью восстанавливается и готов к новой беременности.
При регулярной половой жизни без контрацепции беременность должна наступить в течение 12 мес. Если этого не происходит, пара считается бесплодной, и необходимо провести обследование обоих партнеров для установления причины бесплодия.
В репродуктивном возрасте важной проблемой являются инфекционные заболевания, передающиеся половым путем. Для профилактики заболеваний чрезвычайно важным является постоянство сексуальных партнеров, заботящихся о своем здоровье.
Женщине целесообразно выполнять комплекс гигиенических мероприятий. В дни менструации не рекомендуется проводить оперативные и другие вмешательства и жить половой жизнью. Каждая женщина должна знать особенности своего организма и по возможности создавать для себя оптимальные условия.
Климактерический период
Является периодом постепенного угасания функций репродуктивной системы женщины. Вместо терминов «климакс», «климактерический период» в настоящее время принята следующая терминология:
- пременопаузальный период — от 45 до наступления менопаузы;
- переменопаузалъный период — пременопаузальный и два года после менопаузы;
- менопауза — последняя менструация, которая в среднем наступает в возрасте 50 лет;
- постменопаузалъный период — начинающийся после менопаузы и продолжающийся до конца жизни женщины.
В периоде пременопаузы к возрасту 45 лет в яичниках женщины остается менее 10000 ооцитов, происходят выраженные дистрофические изменения в фолликулах, резко снижается продукция эстрогенов, возрастает продукция ФСГ и ЛГ в несколько раз. При физиологическом течении этого периода происходит постепенное снижение функции яичников с адекватной реакций организма на возрастные изменения. При патологическом течении развивается климактерический синдром. *В этом случае происходят сдвиги в метаболизме — нарастает масса тела за счет жировой ткани, повышается уровень холестерина, триглицеридов и глюкозы в крови. Появляются нейровегетативные (приливы жара, потливость, головная боль, артериальная гипертензия, ознобы, тахикардия), психоэмоциональные (раздражительность, сонливость, депрессия, слабость, забывчивость), урогенитальные (сухость, зуд и жжение во влагалище, недержание мочи) расстройства. Отмечаются кожные проявления (сухость кожи, ломкость ногтей, выпадение волос, появление морщин) и позднее - обменные нарушения (остеопороз, ишемическая болезнь сердца).
Изменения ритма и продолжительности менструального цикла, свойственные пременопаузальному периоду, завершаются полным прекращением менструации - менопаузой в возрасте 50-53 лет. В переменопаузальном периоде могут наблюдаться дисфункциональные маточные кровотечения, что требует проведения обследования с обязательным гистологическим исследованием эндометрия в виду высокого риска развития онкологических заболеваний. Отсутствие менструации в течение года характеризует начало периода постменопаузы.
Период постменопаузы
Женщины в климактерическом периоде нуждаются во внимательном и терпеливом к себе отношении. Им следует заботиться о физическом состоянии организма, потому что появляются многие соматические заболевания. В настоящее время специалисты рекомендуют назначение в этот период гормональной заместительной терапии.
Постменопауза делится на ранний период, когда сохраняется небольшая активность яичников, и поздний, когда функции яичников полностью прекращаются и происходит общее старение организма.
По классификации ВОЗ различают пожилой возраст — 70-74 года, старость — 75-89 лет и долгожительство — старше 90 лет.
Сохранение здоровья женщины — одна из важнейших проблем, поскольку здоровая женщина дарит здоровое потомство и создает комфортные условия для семьи.
Мужские половые органы
Наружные мужские половые органы — гениталии — включают мошонку и пенис (половой член). В мошонке находятся два яичка с придатками и частью семявынося-щего протока. Каждое яичко содержит более 800 маленьких скрученных трубочек — семенных канальцев. Внутри канальцы выстланы эпителием, где и образуются мужские половые клетки — сперматозоиды — под влиянием одного из гормонов гипофиза.
Другой гормон гипофиза стимулирует производство в яичках мужского полового гормона тестостерона, обеспечивающего проявление вторичных мужских признаков (низкого голоса, роста волос на лице и теле и т. д.), а также полноценное развитие спермы.
Семенные канальцы соединяются вместе и образуют эпидидимис (придаток яичка) — более широкую трубку, в которой сперматозоиды вызревают в течение нескольких недель, пока не будут готовы покинуть мошонку. Покинув мошонку, они поступают в полость в тазе, где эпидидимис становится семявыносящим протоком, хранящим и переносящим сперму. В этот проток выделяются (секрети-РУются) жидкости семенных пузырьков, предстательной железы и бульбоуретральных желез (Купера желез), которые питают сперму, увеличивают ее подвижность и оплодотворяющую способность. Вместе со спермой эти жидкости образуют семя, которое извергается во влагалище во время полового акта.
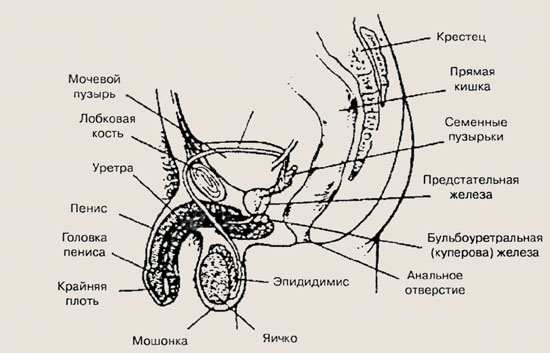
Мужские половые органы
Семявыносящий проток опорожняется в мужской мочеточник (уретру), идущий от мочевого пузыря до конца пениса. Мочеточник выводит из мужского организма и мочу, и семя. Во время мочеиспускания и большую часть остального времени пенис мягкий или вялый. При половом возбуждении кровь быстро заполняет ткани пениса, в результате он увеличивается и становится твердым, что облегчает его введение во влагалище при половом акте. При эрекции мышцы сокращаются и перекрывают проток из мочевого пузыря, не допуская смешения мочи и спермы. Во время оргазма происходит эякуляция — непроизвольное сокращение мышц, которое выталкивает сквозь мочеточник два-три миллилитра семени, содержащих приблизительно 240-360 миллионов сперматозоидов.
ЗАЧАТИЕ
Обычно зачатие происходит в маточной трубе, куда после овуляции попадает яйцеклетка. Сперматозоиды перемещаются сначала в канал шейки матки, затем в ее полость и далее в маточные трубы, где находится яйцеклетка.
Срок жизни яйцеклетки короток -- всего несколько часов, сперматозоиды сохраняют способность к оплодотворению в течение нескольких суток. Понятно, что самое благоприятное время для оплодотворения -- это период овуляции с небольшими отклонениями в одну и другую сторону. Поскольку продолжительность жизни яйцеклетки невелика, дни перед овуляцией более предпочтительны для зачатия, чем после нее, т. к. сперматозоидам требуется более суток, чтобы попасть в маточные трубы.
Рекомендуется в течение 3-5 дней перед овуляцией воздерживаться or половых сношений, что позволит увеличить число созревших активных сперматозоидов в яичках.
Вероятность зачатия для женщин немало зависит от особенностей ее внутренних половых органов.
При нормальном их расположении предпочтительна во время полового акта поза лежа на спине, под ягодицы можно подложить подушку, после окончания акта приподнять ноги и сохранять это положение около получаса. При отклонении матки кзади облегчить проникновение сперматозоидов в цервикальный канал помогает коленно-локтевая поза во время или после полового акта.
Определение даты овуляции и расчет благоприятных дней для наступления беременности удобно производить по температурной кривой. Температура измеряется в прямой кишке (базальная или ректальная температура) в течение всего менструального цикла в одно и то же время, предпочтительно утром сразу после пробуждения.
Для зачатия имейте половые сношения во время фертильных дней.
Вы можете определить свою фертильную фазу, аккуратно измеряя температуру термометром для регистрации даже небольшого ее повышения. Используйте правило изменения температуры.
- Измеряйте температуру в одно и то же время каждое утро (до вставания) и записывайте в карту.
- Используя записи в карте за первые 10 дней менструального цикла, определите наиболее высокую из «нормальных низких» температур (т. е. ежедневных температур, записанных в обычном порядке и без необычных
- Не принимайте во внимание никакие аномально высокие температуры из-за лихорадки или других состояний.
- Проведите линию на 0,05-0,1° выше самой высокой из этих 10 температур. Эта линия называется прикрывающей линией или температурной линией.
- Нефертильная фаза начинается вечером третьего подряд дня, когда температура остается выше прикрывающей линии (правило изменения температуры).

Для контрацепции рассчитайте свой фертильный период:
- Проследите за длительностью как минимум 6 менструальных циклов, в течение которых вам надо либо воздерживаться от половых сношений, либо пользоваться каким-либо другим контрацептивным методом, кроме гормонального. Затем рассчитайте свою фертильную фазу, следуя приведенной ниже формуле.
- От количества дней в самом длинном из ваших циклов отнимите 11. Этим вы определите последний фертильный день вашего цикла.
- От количества дней в самом коротком из ваших циклов отнимите 18. Этим вы определите первый фертиль-пый день вашего цикла.Например, длинный цикл: 30 дн. - 11 = 19. Короткий цикл: 26 дн. — 18=8.
- Согласно расчетам, фертильным является период с 8-го 19-й день цикла (для предохранения от беременности требуется 12 дней воздержания).
- Избегайте полового акта во время фертильных дней. В дни, предшествующие зачатию, должен быть полностью исключен прием алкоголя обоими супругами, так как алкоголь оказывает повреждающее воздействие как на женские, так и на мужские половые клетки.
| Самый короткий цикл в днях | Первый фертильный (опасный) день | Последний фертильный (безопасный) день |
| 21 | 3 | 10 |
| 22 | 4 | 11 |
| 23 | 5 | 12 |
| 24 | 6 | 13 |
| 25 | 7 | 14 |
| 28 | 8 | 15 |
| 27 | 9 | 16 |
| 28 | 10 | 17 |
| 29 | 11 | 18 |
| 30 | 12 | 19 |
| 31 | 13 | 20 |
| 32 | 14 | 21 |
| 33 | 15 | 22 |
| 34 | 16 | 23 |
Следует также избегать контакта с вредными веществами бытовой химии: лаками, красками, растворителями, инсектицидами и др.
Воздержитесь от приема лекарственных препаратов. В случае нездоровья лучше отложить зачатие до момента выздоровления. При постоянном применении какого-либо лекарственного препарата необходимо посоветоваться с врачом о его возможном влиянии на беременность.
В предшествующий беременности период и в ее ранние сроки следует избегать рентгеновских исследований и ультразвуковой диагностики.
Если нормальное оплодотворение невозможно, зачатие может происходить в результате альтернативных процедур — таких, как искусственное осеменение или оплодотворение in vitro («в пробирке»).
Искусственное осеменение — процедура, в которой в шейку или тело матки с помощью специального шприца. Такая процедура применяется, например, в случаях бесплодия или импотенции партнера-мужчины, или при желании женщины завести ребенка без мужчины.
При оплодотворении in vitro врач извлекает несколько яйцеклеток из яичника матери (или матери-донора), соединяет их с отцовской (или донорской) спермой в лабораторных условиях вне женского организма и затем помещает оплодотворенную яйцеклетку в матку женщины. Эта процедура применяется, когда фаллопиевы трубы женщины блокированы или она и ее партнер бесплодны по другим причинам. Успех (беременность) обычно достигается после нескольких попыток оплодотворения. В результате оплодотворения in vitro нередка многоплодная беременность.
Наследственность и медико-генетическое консультирование
Все наследственные характеристики вашего ребенка закладываются в процессе слияния мужской и женской половых клеток (яйцеклетки и сперматозоида). Носителями наследственной информации являются особые структуры клеточных ядер — хромосомы. Каждая яйцеклетка и сперматозоид содержат по двадцать три хромосомы, хранящие генетическую информацию. Соединение яйцеклетки со сперматозоидом создает оплодотворенную яйцеклетку, содержащую полный комплект из сорока шести хромосом — двадцать три от матери и двадцать три от отца.
Эти двадцать три пары хромосом объединяются и создают уникальный проект развития вашего ребенка. Каким будет строение вашего ребенка, его физические данные, пол, группа крови, некоторые особенности личности, некоторые душевные характеристики и многое другое -предрешено. Рост и развитие ребенка во время беременности, в младенчестве, в детстве в значительной мере подчиняются этому генетическому плану.
Лишь одна пара хромосом определяет пол ребенка. Женщины имеют пару Х-хромосом (XX); все яйцеклетки несут Х-хромосому, т. е. Х-хромосома ребенка — всегда от женщины. Мужчины имеют одну Х-хромосому и одну Y-хромосому, таким образом, часть сперматозоидов несут X-хромосомы, часть — Y-хромосомы. Следовательно, пол будущего ребенка определяется хромосомой, вносимой отцом'. Например, если яйцеклетку оплодотворяет сперматозоид, несущий Х-хромосому, ребенок будет девочкой (XX), если несущий Y-хромосому, — мальчиком (XY).
Иногда при овуляции выделяется более одной яйцеклетки; каждая может оплодотворяться отдельным сперматозоидом, в результате получаются неодинаковые близнецы. Иногда единичная оплодотворенная яйцеклетка делится на две и более, в результате получаются одинаковые близнецы.
Под влиянием разнообразных факторов (ионизирующее излучение, воздействие вредных веществ и др.) могут происходить патологические изменения в генах. Современная медицина располагает необходимыми методами для предупреждения возможности рождения ребенка с признаками наследственных болезней. Одним из них является медико-генетическое прогнозирование на основе составления родословных. Проследив болезни и аномальные особенности предков, можно получить сведения о генетическом здоровье предков и риске наследственных болезней у обследуемой пары.
Медико-генетическое консультирование следует провести, если у родственников встречались наследственные аномалии, если женщине за тридцать, если супруги живут в экологически неблагоприятной местности или работают на производстве с вредными условиями труда.
Врач-генетик определяет вероятность рождения больного ребенка. Возможно, не стоит рисковать, но раз уж вы решились сохранить беременность, за вами будет установлено особое наблюдение, в частности, дородовая диагностика состояния здоровья ребенка
Подтверждение начала беременности
Женщины по-разному ощущают беременность. Некоторые буквально через несколько дней чувствуют ее по каким-то своим неуловимым признакам. Со воеменем другие симптомы, резкая смена настроения, изменение вкусовых ощущений и пристрастий, затруднение дыхания и др. Вот наиболее характерные ранние признаки и симптомы беременности (вызванные изменениями в производстве гормонов), которые начинаются непосредственно после зачатия.
- Пропущенная менструация.
- Изменения груди (ощущение тяжести и полноты, повышенная чувствительность и покалывание в области сосков, потемнение ареолы).
- Раздувание или боль в нижней части живота.
- Утомляемость, слабость.
- Тошнота, рвота или то и другое.
- Частое мочеиспускание.
- Повышенная секреция из влагалища.
- Положительный тест на беременность.
Принцип определения hCG (ХГЧ). Тест-полоска покрыта реагентами (мечеными антителами к ХГЧ) на тестовом и контрольном участках. При тестировании моча, проникая по капиллярам стрип-полоски, достигает тестового участка. При наличии в моче ХГЧ, продукты реакции выявляют в тест-зоне четкую цветную линию, что поедполагает наличие беременности. Если в пробе ХГЧ не содержится, полоса в тест-зоне не проявляется. В состав набора входят:
- стрип-полоска в защитном пакете;
- пакет с поглотителем влаги (в тестировании не используется).
- не использовать после истечения срока годности, указанного на защитном пакете;
- хранить тест-набор необходимо при температуре 2-28°С;
- перед началом тестирования образцы мочи и компоненты тест-набора должны быть доведены до комнатной температуры.
Последовательность проведения тестирования:
- вскройте защитный пакет, разорвав его по надрезу, и извлеките стрип-полоску;
- поместите стрип-полоску в емкость с образцом мочи так, чтобы уровень мочи не превышал ограничительную линию, отмеченную стрелками. Через 1 минуту извлеките тест-полоску из мочи и положите на чистую, сухую поверхность;
- определите результат не позже, чем через 5-10 минут (на очень ранних сроках проведения теста — если задержка невелика или ее еще нет вовсе, рекомендуется подождать полчаса-час, если вероятность беременности очень высока, а не выбрасывать тест через 10 минут практика показывает, что на первых днях задержки вторая полоса проявляется слабо и через гораздо более длительный период, чем пишут на упаковках, зато на более больших сроках она проявляется быстрее и ярче первой).
Отрицательный: одна красно-розовая линия только в зоне контроля, в тест-зоне линии нет.
Положительный: появление двух красно-розовых линий в тест-зоне и зоне контроля (на ранних сроках проведения теста, если задержки нет или она невелика — вторая полоса обычно бывает очень слабой, но если она есть, то это уже очень хорошо и переживать из-за того, что она очень слабая, не стоит, просто повторите тест через несколько дней — содержание ХГЧ у Вас в моче значительно повысится и вторая полоса на тесте станет значительно ярче.
Контроль качества:
Внутренним контролем качества является полоска в контрольной зоне (появление четкой цветной полосы на ней свидетельствует о функциональном состоянии стрип-теста). Если на тесте после правильных действий не появилось ни одной полоски — это значит, что тест был бракованным, его срок годности истек либо его-хранили в плохих условиях.
Ограничения:
Следуйте инструкции, приложенной к тесту. Некоторые патологии, например опухоли яичников, могут являться причиной неверных результатов. Тесты на беременность не предупреждают о внематочной беременности. После получения положительного результата необходимо обратиться к врачу для уточнения маточной беременности и проведения дальнейших обследований и анализов, назначаемых всем беременным.
При получении отрицательного результата, если месячные не наступили через 3-4 дня, рекомендуется повторить тест, так как в первые недели беременности уровень ХГЧ ежедневно удваивается и через несколько дней тест будет лучше реагировать на Ваш уровень ХГЧ при наличии беременности. Для более точного диагноза можно сдать кровь на ХГЧ — он точнее, так как в моче уровень ХГЧ обычно ниже, чем в крови, поэтому долгое время тест может молчать или показывать слабую полоску.
Названия наиболее распространенных тестов:
«Babycheck»;
«Be Sure»;
«Bee-Sure-S»;
«Uni-Gold»;
«ХГЧ-Экспресс-ИХА»;
«Контроль беременности».
Профессиональный лабораторный анализ крови или мочи может выполняться через две—четыре недели после овуляции (т. е. примерно во врем-я ожидавшейся менструации) и дает большую точность, чем набор-для самостоятельного тестирования.
Если вы подозреваете, что беременны, проводили ли вы или нет самостоятельное тестирование, лучше все-таки получить подтверждение у врача.
На ранних стадиях беременность диагностируется также с помощью ультразвуковых исследовании.
Расчет сроков беременности необходим, чтобы оценить правильность роста плода, решить доношен ли ребенок (недоношенные — до тридцати семи недель беременности, переношенный — после сорока двух — сорока трех недель). Кроме того, возможна ранняя диагностика двойни.
При первом осмотре врач определит ваш срок, спросив дату последней менструации (зачатие происходит приблизительно через две недели после этого). Чтобы определить срок родов, нужно отсчитать девять месяцев и семь дней от первого дня последнего менструального периода. (Более точно — 266 дней от момента зачатия, но эту дату редко знают.) Беременность продолжается 280 дней, или 40 недель (от первого дня последнего менструального периода). Когда врач говорит, что срок беременности двенадцать недель, это значит, что плоду десять недель.
Если вы не можете вспомнить дату последней менструации, или она была скудной или необычной, врач или акушерка применяют другие методы определения сроков. Ультразвуковое исследование (УЗИ) перед окончанием шестого месяца — один из самых точных и распространенных методов.
Помните, что сроки нормальной беременности могут различаться. Рассматривайте назначенный срок родов как приблизительный и ожидайте рождения малыша в течение двух недель до или после этого срока. Две трети малышей рождаются в пределах отклонения десяти дней от назначенного срока, и лишь 4 % — точно в назначенный день.
ГОРМОНАЛЬНЫЕ ИЗМЕНЕНИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Во время беременности происходят значительные физические перемены в вашем организме. Многие из них вызваны изменениями в производстве гормонов.
Человеческий хорионический гонадотропин выделяется развивающейся плацентой и гарантирует, что яичники производят эстроген и прогестерон, пока плацента не созреет и не возьмет на себя производство этих гормонов (приблизительно через три-четыре месяца).
Эстроген способствует росту репродуктивных тканей, в том числе увеличению размеров мускулатуры матки, утолщению слизистой оболочки матки и улучшению ее кровоснабжения, а также стимулирует развитие млечных протоков и снабжение груди кровью. Высокий уровень эстрогена, возможно, также влияет на задержку воды в организме, отложение подкожного жира и пигментацию кожи.
Прогестерон ингибирует (препятствует) сокращение гладкой мускулатуры. Таким образом, прогестерон расслабляет матку, не позволяет ей чрезмерно сокращаться; расслабляет стенки кровеносных сосудов, чем способствует поддержанию здорового низкого артериального давления; расслабляет стенки желудка и кишечника, позволяя им поглощать больше питательных веществ. Прогестерон стимулирует секрецию (выделение) релаксина — гормона яичников, который расслабляет и размягчает связки, хрящи и шейку матки, позволяя этим тканям растягиваться во время родов.
Помимо эстрогена и прогестерона, в больших количествах производятся другие гормоны, влияющие на рост, минеральный баланс, обмен веществ и уровень кортико-стероидов и вызывающие множество физических изменений во время беременности.
ГИГИЕНА БЕРЕМЕННОЙ ЖЕНЩИНЫ
В течение всей беременности будущая мать должна особенно следить за чистотой своего тела и одежды. Чистая кожа, свежее белье не только облегчают кожное дыхание, улучшают работу внутренних органов, но и способствуют хорошему самочувствию, бодрому настроению.
Кожа способна выполнять функции газообмена (поглощение кислорода и выделение углекислого газа), выведения жидкости через потовые железы, что снижает нагрузку на почки.
Поэтому желательно утром и вечером принимать душ или обтирать водой комнатной температуры все тело, особенно молочные железы. Обязательно подмываться кипяченой водой не менее 2 раз в день.
С первого дня беременности необходимо как можно больше бывать на свежем воздухе, однако прогулки не должны утомлять. Особенно полезны воздушные ванны, их следует делать летом в тени деревьев, избегая открытых солнечных лучей. В ненастную погоду можно принимать воздушные ванны для молочных желез в закрытом помещении. Продолжительность их 15-20 минут. Воздушные ванны хорошо закаливают кожу молочных желез, уменьшают вероятность появления трещин вокруг сосков во время будущего кормления малыша.
Полезно также каждый день обмывать молочные железы водой комнатной температуры и затем растирать жестким полотенцем. С этой же целью можно вшить в чашечки бюстгальтера кусочки махровой ткани. При плоских или втянутых сосках полезно осторожное массирование, оттягивание вперед. Иногда для вытягивания сосков рекомендуют даже использовать молокоотсос, оставляя на некоторое время сосок в вытянутом положении. Однако массаж следует применять очень осторожно, т. к. излишнее раздражение сосков может вызвать сокращение матки.
Беременной женщине следует изменить и режим половой жизни. В первые три и последние два месяца половые сношения противопоказаны, т. к. они могут вызвать прерывание беременности. В остальные сроки половые сношения должны быть ограничены, следует максимально оградить половые пути женщины от инфицирования.
Для большинства пар беременность женщины вносит изменения в сексуальные отношения, но эти изменения для всех пар индивидуальны. Беременность может стать временем исследования новых способов проявления любви друг к другу, временем более открытого выражения сексуальных желаний и потребностей.
ДАЛЕЕ>>>